Арктическая медицина - это система оказания экстренной и плановой помощи там, где нет "быстрого" доступа к стационару: в удалённых посёлках и на промышленных объектах. Она строится вокруг готовности к задержкам эвакуации, ограниченных ресурсов и устойчивой связи. Главная задача - снизить риск фатальных ошибок за счёт протоколов, оснащения и обучения.
Краткая сводка клинических приоритетов для арктических условий
- Сразу задайте "окно автономности": сколько часов/суток объект может вести пациента без эвакуации, и под это подберите протоколы и оснащение.
- Разведите роли: диспетчер/координатор, клиницист на месте, ответственный за связь, логист эвакуации.
- Держите простые алгоритмы для частых угроз: травма, гипотермия, ОКС/инсульт, анафилаксия, дыхательная недостаточность.
- Контролируйте "слабые места": кислород, питание оборудования, медикаменты первой линии, расходники и сроки годности.
- Наладьте телемедицину как сервис принятия решений, а не "видеозвонок по просьбе".
- Планируйте эвакуацию так, будто погода ухудшится: запас времени, альтернативный маршрут, точки передачи пациента.
Организация экстренной помощи в удалённых посёлках

Экстренная помощь в Арктике - это не "приезд бригады", а управляемый процесс от первого контакта до передачи пациента на следующий уровень. Границы понятия здесь определяются не ведомственной принадлежностью, а доступностью ресурсов: связи, транспорта, кислорода, тепла, персонала и возможности мониторинга.
В удалённых посёлках базовая модель обычно включает местного медицинского работника/ФАП или амбулаторию, диспетчеризацию (часто на уровне района/округа) и канал консультации со стационаром. Ошибка - считать, что "если есть фельдшер, значит есть скорая": в реальности критично, кто принимает решение об эвакуации и кто несёт ответственность за стабилизацию на месте.
На месторождениях и вахтовых объектах экстренная помощь - часть производственной безопасности. Поэтому арктическая медицина услуги обычно включают клинический контур (приём, стабилизация, наблюдение), организационный контур (протоколы, связь, эвакуация) и контур профилактики (скрининг и контроль рисков), иначе система разваливается на "разовые выезды".
Медицинские посты и оборудование: требования и реальная укомплектованность
Медпост в Арктике работает, если он рассчитан на автономность и повторяемые сценарии, а не на "идеальную погоду и полный штат". На практике провалы чаще всего связаны не с отсутствием редких приборов, а с мелочами: расходниками, питанием, хранением и доступностью ключевого набора лекарств.
- Определите профиль риска объекта: травма/взрыв/ожоги, сердечно-сосудистые события, холодовая травма, инфекции, психоневрологические кризы - и под него фиксируйте перечень задач медпоста.
- Задайте "минимальный рабочий контур": ABCDE-осмотр, обезболивание, кислородотерапия, базовая иммобилизация, противошоковые меры, мониторинг.
- Сделайте укладку "первого часа" отдельно от "плановой аптеки": чтобы не искать ампулы в общей кладовой в перчатках и куртке.
- Проверьте инфраструктуру: тепло/резервное питание/освещение/вода, хранение препаратов по температуре, рабочие места для телемедконсультации.
- Ведите контроль расходников как производственный склад: минимум-остаток, сроки годности, ответственный за пополнение, журнал неисправностей.
- Укомплектуйте транспортный контур: носилки, термоизоляция, средства фиксации, переносной кислород и расходники к нему.
Частая ошибка в переговорах с подрядчиками: обсуждать медицинский пункт на месторождении цена как стоимость "комнаты с кушеткой". Корректнее считать стоимость готовности: люди + укладки + связь + логистика + поддержание работоспособности (проверки, обучение, замены).
Теле- и мобильная медицина: протоколы связи и алгоритмы принятия решений
Телеконсультации в Арктике ценны не "картинкой", а снижением неопределённости: что делать сейчас, что контролировать, когда и как эвакуировать. Телемедицина в отдаленных поселках должна быть описана протоколом: кто звонит, по какому шаблону докладывает, какие данные обязательны, кто фиксирует решение.
- Боль в груди/подозрение на ОКС: структурированный доклад + передача ЭКГ/параметров, план обезболивания/антиагрегантной терапии по локальному протоколу, критерии срочности эвакуации.
- Подозрение на инсульт: скрининг по простой шкале, время начала симптомов, контроль глюкозы, давление, согласование маршрутизации и запретов (не "лечить инсульт по телефону", а обеспечить безопасную доставку).
- Травма/производственная авария: оценка угроз жизни, обезболивание, иммобилизация, профилактика гипотермии, подготовка к транспортировке с чек-листом.
- Дыхательная недостаточность/астма/пневмония: целевые параметры SpO2, тактика кислорода, критерии неэффективности и эскалации.
- Острые аллергические реакции: раннее распознавание анафилаксии, алгоритм первой линии, наблюдение и план эвакуации при рисках рецидива.
Быстро предотвращаемая ошибка: "позвонили врачу и успокоились". Правильнее: телемедицина запускает документированный план действий, а затем контрольную связь через заданный интервал (например, после стабилизации или перед выездом).
Эвакуация и транспортировка: логистика при плохой погоде и дефиците ресурсов
Эвакуация в Арктике - это не финальный шаг, а отдельная клинико-логистическая операция. Ошибка - начинать сборы только после решения "точно эвакуируем": на удалённых объектах нужно параллелить стабилизацию и подготовку маршрута, потому что окно погоды может закрыться.
Плюсы правильно выстроенной эвакуации
- Сокращает время до профильной помощи за счёт заранее согласованных маршрутов и критериев приоритета.
- Снижает нагрузку на медпост: понятно, что можно вести на месте, а что нельзя.
- Уменьшает число "пустых" вылетов и возвратов из-за неготовности пациента/документов/сопровождения.
Ограничения и типовые провалы, которые нужно закрывать заранее
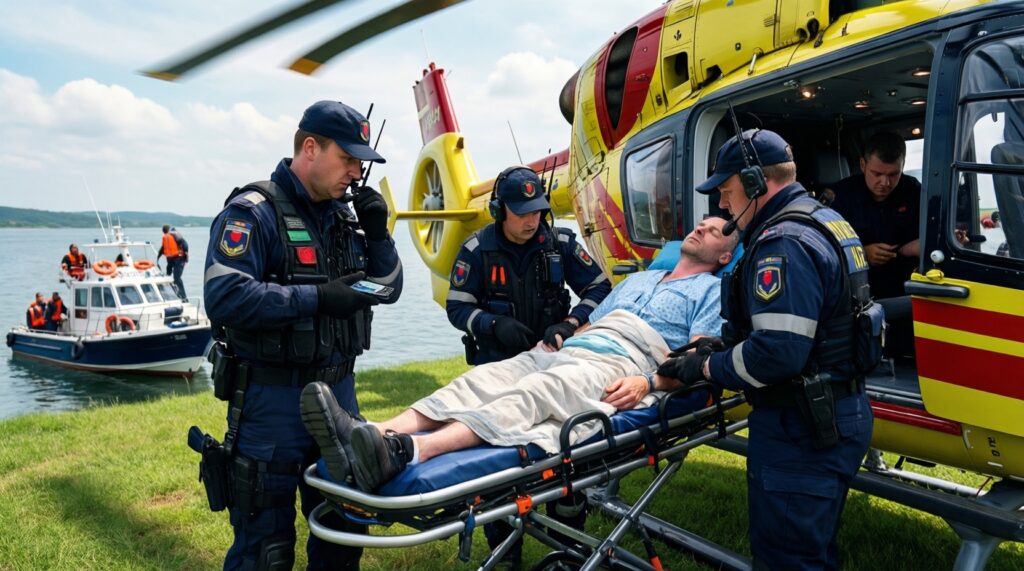
- Погода и доступность транспорта: держите альтернативы (земля/вода/вертолёт) и план ожидания с клиническими порогами ухудшения.
- Неясность ответственности: заранее назначьте координатора эвакуации и канал связи "медик-логист-принимающий стационар".
- Пациент не подготовлен к дороге: обезболивание, фиксация, термозащита, запас кислорода/расходников, краткий эпикриз.
- Нет точки передачи: определите, где и кому формально передаётся пациент (бригада, приёмное, санитарная авиация).
Профилактика и ведение хронических больных на месторождениях
На объектах с вахтой проблемы хронических заболеваний почти всегда "маскируются" под дисциплину, бытовые условия или стресс. Медицинское обеспечение вахтовиков ломается, когда профилактика воспринимается как формальность, а не как управление предсказуемыми рисками.
- Миф: "Если человек прошёл медосмотр, обострения не будет". Профилактика - это регулярный контроль давления/глюкозы/симптомов и соблюдения терапии, а не разовая справка.
- Ошибка: отсутствует список пациентов повышенного риска. Нужен реестр (конфиденциально) и план наблюдения, иначе обострения обнаруживаются поздно.
- Ошибка: нет запасов базовых препаратов пациента. На удалении критичны перебои поставок; нужен протокол пополнения и "мостовая" схема на случай задержек.
- Миф: "Телемедицина решит всё". Она помогает корректировать план, но не заменяет измерения и мониторинг на месте.
- Ошибка: игнорирование сна, холода и сменного графика. Для хронических состояний это триггеры; включайте их в индивидуальные рекомендации и инструктаж.
В рамках медицинское сопровождение месторождений профилактика должна быть встроена в производственный цикл: допуск к смене, контроль в середине вахты, разбор инцидентов, план возврата после эвакуации/госпитализации.
Кадры и обучение: набор, подготовка и поддержка персонала в Арктике
Кадровая ошибка №1 - "найти сильного медика" и считать задачу закрытой. В Арктике важнее устойчивость команды: сменяемость, поддержка решений, стандартизированная коммуникация, тренировки редких, но критичных сценариев.
Мини-кейс: как быстро снизить число ошибок "на месте" за 2 недели
- День 1-2: заведите единый шаблон доклада (SBAR/аналог) и обязуйте фиксировать его в журнале каждого вызова.
- День 3-5: проведите инвентаризацию укладок "первого часа" и разложите по принципу "руки помнят": одно и то же место, одни и те же подписи.
- День 6-10: отработайте 3 сценария на месте (травма + гипотермия, боль в груди, анафилаксия) с таймингом и разбором ошибок.
- День 11-14: настройте контрольные звонки телемедицины: первичный контакт, повтор через согласованный интервал, финальный - перед эвакуацией/снятием угрозы.
Оперативный чек-лист самопроверки перед следующей сменой
- Понимаю, кто принимает решение об эвакуации и кто координирует логистику (ФИО/контакты/резерв).
- Укладка "первого часа" собрана, доступна и проверена; ключевые расходники и кислород в наличии.
- Канал связи для телемедицины протестирован; есть резервный способ передачи данных при слабой сети.
- Протокол профилактики гипотермии при любой транспортировке применяется по умолчанию.
- Есть актуальный список пациентов повышенного риска и график контроля на вахте.
Практические ответы на возникающие вопросы при оказании помощи в Арктике
Что важнее для снижения смертельных ошибок: оборудование или протоколы?
Без протоколов оборудование не используется вовремя и правильно. Минимальный набор, подкреплённый отработанными алгоритмами и ролями, даёт больший эффект, чем "богатая" комплектация без тренировки.
Как понять, что телемедицина действительно работает, а не "для галочки"?
Есть шаблон доклада, фиксируется решение консультанта и выполняются контрольные созвоны. Если после консультации появляется измеримый план наблюдения и критерии эвакуации - система работает.
Что чаще всего забывают при подготовке пациента к эвакуации в холоде?
Термозащиту и запас кислорода/расходников на задержки. Вторая типовая ошибка - отсутствие краткого эпикриза и чёткого списка сделанных вмешательств.
Как снизить число "пустых" эвакуаций с объекта?
Заранее согласуйте критерии срочности и маршрутизацию со стационаром и перевозчиком, а на месте ведите чек-лист готовности пациента к транспортировке. Обязателен единый координатор эвакуации.
Почему у вахтовиков обострения хронических болезней случаются "внезапно"?
Обычно это накопленные нарушения терапии, сна и режима на фоне холода и смен. Реестр групп риска и плановый контроль параметров на вахте предотвращают "внезапность".
Какие услуги чаще всего входят в медицинское сопровождение месторождений?
Дежурный приём и неотложная помощь, наблюдение пациентов до эвакуации, телемедицинские консультации, организация эвакуации и профилактические программы для групп риска. Состав зависит от автономности объекта и профиля опасностей.

